
室间隔穿孔(ventricular septum rupture, VSR)是急性心肌梗死(acute myocardial infarction, AMI)后最常见的一种机械并发症,随着冠状动脉再灌注治疗的大力开展,急性心肌梗死相关机械并发症的发生率显著降低。据统计,约0.21%的ST段抬高型心肌梗死(ST-segment elevation myocardial infarction, STEMI)和0.04%的非ST段抬高型心肌梗死(non-ST-elevation myocardial infarction,NSTEMI)发生室间隔破穿孔。然而,心肌梗死后机械并发症的死亡率仍然很高。Elbadawi及其同事基于2003年至2015年美国全国住院患者样本数据库的一份报告中显示,AMI后,无机械并发症患者死亡率约为12.7%,合并有机械并发症的患者死亡率高达为42.4%,在这十余年期间无明显变化。美国胸科医生协会数据库的研究结果显示,室间隔穿孔 30天总死亡率为43%。已有研究表明,一些因素,如无心绞痛病史、心源性休克、前部 AMI、冠状动脉再灌注延迟、无室性动脉瘤形成可能是梗死后室间隔穿孔(post-infarction ventricular septum rupture, PIVSR)患者早期死亡的预测因素。

阜外华中心血管病医院高传玉团队的张峥博士,回顾性分析了2018年1月1日至2023年4月30日于阜外华中心血管病医院和河南省人民医院住院的PIVSR患者。共计206例符合纳入标准的患者,30天死亡 108 例(52.4%),存活组 98 例。收集的PIVSR患者临床资料中多个数值变量之间存在显著相关性,因此在进行二元logistic回归前进行LASSO分析以解决共线性问题并避免过拟合,最终得出多个变量影响患者死亡(图1和表1)。
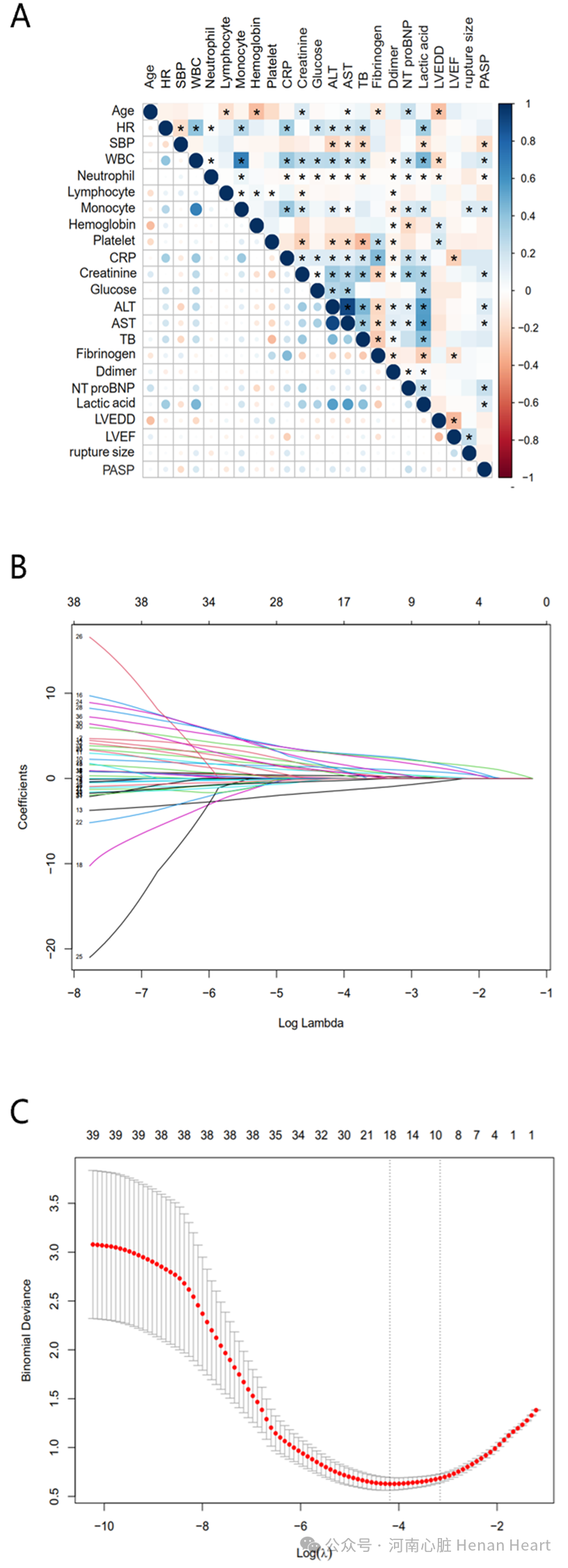
图1 LASSO 分析筛选变量.图1 A数值变量之间相关性分析的热图。图片中颜色的深浅代表Spearman 相关系数值的大小,深色表示高相关性,浅色表示低相关性。颜色越红,Spearman 相关系数越接近 1,颜色越蓝,Spearman 相关系数越接近 − 1。图1 B 显示了用于筛选变量的 LASSO 系数路径图,图1 C显示了 LASSO 交叉验证曲线。选取λ_1SE对应的非零系数变量纳入进一步多因素分析。纳入多因素分析的变量为 Killip III-IV、ECMO、CRRT、机械通气、PPCI、入院心率、WBC、葡萄糖、PASP 和治疗方式。
表1 PIVSR 患者 30 天内死亡风险的多因素 logistic 回归分析
根据多因素 logistic 回归分析确定的风险因素绘制列线图(图2),并制作了网页动态列线图,对应的网站为https://zhaeng.shiny apps.io/ DynNomapp/,可更方便使用该预测模型。
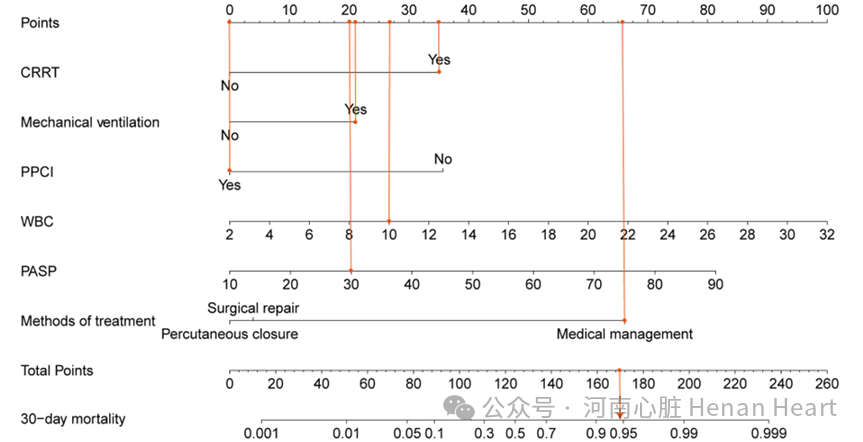
图2 PIVSR 患者的 30 天死亡率列线图。CRRT、机械通气、PPCI、治疗方式这 4 个分类变量根据“是”或“否”对应“0 分”或“相应得分”。WBC 和 PASP 的数值变量基于列线图数字轴上不同刻度的不同测量值对应不同的分数。将 6 个变量的评分相加得到总分,总分对应PIVSR 患者 30 天内死亡的预测概率。例如,PIVSR 患者:如果住院期间使用 CRRT,得 35 分;进行机械通气,得21 分;行PPCI 手术,得 0 分;WBC 计数为 10 × 109/L,得 27 分;PASP 为 30mmHg,得 20 分;治疗为药物治疗,得 66 分,该患者总得分 169 分。根据列线图,总分 169 对应的 30 天死亡率为0.95,这意味着患者 30 天内死亡的概率为 95%。
讨论
PIVSR 是一种灾难性的机械并发症,死亡率高。尽管自PCI 技术大力开展以来 PIVSR 的发病率进一步下降,但相关死亡率并未显著下降。PIVSR 死亡人数仍占 AMI所有死亡人数的 5%。作为 AMI 后的重要机械并发症,分析 PIVSR 导致早期死亡的危险因素对 AMI 的整体预后具有重要影响。然而,只有少数研究描述了 PIVSR 患者 30 天内死亡的风险预测模型。
在张峥博士的这项研究中,使用 LASSO 和多变量 logistic 回归分析筛选出因素以构建列线图预测模型,该模型被认为优于仅通过单变量分析选择预测因子。根据这 6 个危险因素对列线图的结果进行评分,包括 CRRT、机械通气、PPCI、WBC、PASP 和治疗方法。将各因素的分数相加得到总分,得到与总分对应的 PIVSR 患者 30 天死亡率的预测概率。或者,在选择 6 个预测变量的值后,可以在基于网页的动态列线图中自动计算。同时,对预测模型进行了全面评估。结果表明,列线图模型的准确性、校准性和临床实用性方面具有良好的性能。本研究建立了简单直观的列线图,更便于临床使用,并快速获得具体风险概率。
CRRT 和机械通气的使用是评估 PIVSR 患者病情的重要因素。在最近对 PIVSR 的系统评价中,共有 8579 名患者被纳入分析,肾功能衰竭被证明是死亡率的预测指标,肾功能衰竭患者的最佳治疗方法是肾脏替代疗法。西班牙国家数据库的一项分析显示,2010 年至 2015 年间,126 名因 AMI 住院的患者发生了 VSR,院内死亡率为 59.5%。心肺衰竭是住院死亡的最重要风险因素之一。这些呼吸功能障碍患者中的绝大多数需要机械通气支持。在本研究的预测模型中,CRRT 和机械通气也被筛选为 PIVSR 患者死亡的重要预测因子,与这些研究一致。
PPCI 是目前 AMI 患者的主要治疗方法,可显著降低患者死亡率。接受 PPCI 治疗的 AMI 患者表明,他们能够在症状发生后及时到达医院接受再灌注治疗,从而尽早开通梗死相关血管。PIVSR 通常发生在 AMI后 3-5 天。对于接受再灌注治疗的 PIVSR 患者,理论上可能存在一定优势,可改善梗死心肌边缘供血,加速梗死周围室间隔组织的硬化,增加后续成功闭合缺损的可能性。我们的研究表明,PPCI 可以降低 PIVSR 患者的 30 天死亡风险。PIVSR 可能在诊断 AMI 的诊断就已发生,即 PPCI 之前;也可能发生在 AMI 之后的 1 周内,即 PPCI 之后。PPCI 对 PIVSR 的影响值得进一步研究。
白细胞计数升高是炎症的指标之一。近年来,越来越多的研究阐明了炎症在 AMI 的发展中起着重要作用,AMI 的抗炎治疗的临床试验正在如火如荼地进行。一项回顾性观察研究纳入了 2012 年 6 月至 2021 年 7 月期间接受 PIVSR 治疗的患者,结果显示 WBC 升高与患者死亡风险显著相关。此外,另一项系统研究由在PIVSR经皮封堵方面拥有超过10年经验的专家团队完成,该研究分析了2003年至2016年期间8家参与中心所有接受经皮封堵治疗的PIVSR患者,进一步证实了WBC计数对PIVSR患者30天死亡率的影响。考虑到炎症在 AMI 后机械并发症发展中的作用,不难理解总 WBC 计数可能是 PIVSR 的预测因子。本研究将 WBC 计数作为预测 PIVSR 患者 30 天死亡率的重要因素之一。随着白细胞计数的增加,列线图中的相应评分增加,概率增加。
在 PIVSR 发生后,心脏血流会出现急性左向右分流,导致肺循环血流量显著增加。这种变化会反射性地引起肺血管痉挛,并导致肺血管的收缩和舒张功能异常,从而诱发肺动脉高压。同时,右心室容量过度增加、右心室过度扩张以及右心室壁张力升高会进一步降低右心室收缩功能,加重三尖瓣反流,并加剧左、右心室之间的相互制约,最终导致左心室充盈受限,心输出量减少。严重者可出现肺充血和水肿,从而加重AMI引起的心脏负担,导致心输出量低和心源性休克。因此,不难理解 PASP 越高,30 天内死亡的风险就越大。Chen 等人表明,经皮闭合术后患者的肺动脉压降低,患者预后改善。本研究表明,随着 PASP 的降低,列线图模型中的相应评分降低,累积总分减少,患者 30 天死亡率也相应降低。
PIVSR 的侵入性治疗方式包括手术修补和介入封堵。美国心脏协会和欧洲心脏病学会现行指南均建议,对于血流动力学不稳定的 PIVSR 患者,应尽早进行手术修补。在临床实践中,PIVSR 的具体治疗方案由心脏外科医生、心脏病专家和心脏重症监护医师根据患者病情综合评估,并与患者及其家属充分沟通后共同决定。多项研究表明,随着外科修补和介入封堵技术的不断进步, VSR 患者的死亡率已有所下降。一项法国的多中心回顾性研究收集了 2008 年至 2019 年期间,在三家大学附属医院接受治疗的PIVSR 患者的临床数据,并比较了接受手术修补治疗和仅接受药物治疗的患者的临床特征。结果表明,尽管手术风险很高,但能够显著提高患者的 30 天及 1 年生存率。英国国家登记处的一项关于 PIVSR 患者的研究表明,手术修补和介入封堵都是治疗 VSR 的可行选择。尽管外科修补组的住院死亡率相对较低,但两种治疗方法在患者出院后的长期死亡率方面无显著差异。本研究构建的列线图模型中,不同的治疗方式对应不同的评分,其中经皮封堵和外科修补的评分均低于单纯药物治疗,意味着其预测的 30 天死亡率较低,这与实际临床情况相符。医生在与患者及家属沟通时,可结合患者的其他临床特征,利用该列线图模型直观展示不同治疗方式下的 30 天死亡风险,帮助患者和家属更清楚地了解治疗预后,从而做出更合理的决策。
基于PIVSR患者临床特征构建的列线图模型最终纳入了CRRT、机械通气、PPCI、WBC、PASP以及治疗方式六个变量。模型评估结果显示,该列线图具有良好的区分能力,与实际发生概率高度一致,具有较高的临床实用性。因此,该列线图可为临床医生提供一种综合且便捷的工具,帮助预测 PIVSR 患者 30 天内的死亡风险,从而辅助临床决策,提高患者管理的精准度。
该预测模型存在局限性。首先,本研究中的病例来自单个中心,由于 AMI 后 VSR 的发生率低,样本量较小。第二,本研究采用回顾性研究方法构建了列线图模型,可能存在一定的偏倚。最后,该预测模型尚未经过外部数据的验证,需要进一步的外部验证,以确保其在临床实践中的适用性和可靠性。

撰稿:张峥
编辑:吴莹

