中华护理学会团体标准
T/CNAS 19-2020
成人肠内营养支持的护理
Nursing care of adult patients with enteral nutrition support
2021-02-01发布 2021-05-01 实施
中华护理学会 发布
肠内营养(Enteral Nutrition,EN)是胃肠功能正常的患者进行营养支持的首要手段,其主要途径有鼻胃管、鼻肠管、经皮内镜下胃造瘘管等。肠内营养对患者良好的治疗效果得到了广泛的认同,已在消化疾病术后患者、肿瘤患者以及危重患者等广泛应用。
科学、规范的肠内营养支持护理是保证患者肠内营养安全有效的基本条件。国外大量研究显示,通过规范的肠内营养护理,可以保障患者营养供给、促进和维持其消化道功能,减少肠内营养相关并发症,对改善患者预后具有重要意义。
因此,为实现肠内营养支持护理操作的同质化和标准化,同济大学附属第十人民医院联合国内相关领域的专家在原有相关指南及循证证据的基础上,结合全国各医疗机构营养支持护理操作现状,共同制定《成人肠内营养支持的护理》团体标准,并于2021年2月1日由中华护理学会正式发布,标准编号:T/CNAS 19-2020,以期进一步指导、规范护士肠内营养护理操作,降低并发症发生率,为临床护理工作提供科学依据和有效指导。

成人肠内营养支持的护理
1 .范围
本文件规定了成人肠内营养支持的基本要求、操作要点、并发症护理及健康教育。
本文件适用于各级各类医疗机构的注册护士。
2. 规范性引用文件
下列文件中的内容通过文中的规范性引用而构成本文件必不可少的条款。其中,注日期的引用文件,仅该日期对应的版本适用于本文件:不注日期的引用文件,其最新版本(包括所有的修改单)适用于本文件。
本文件没有规范性引用文件。
3 .术语和定义
下列术语和定义适用于本文件。
3.1肠内营养支持 nutrition support
在患者饮食不能获取或摄入不足的情况下,通过肠内途径补充或提供维持人体必需的营养素。
3.2胃残留量 gastric residuat volumes
胃内未排空的内容物的体积,组成成分包括唾液、胃液、十二指肠反流液和肠内营养液,可使用注射器经胃管抽出来衡量。
3.3胃潴留 gastric retention
胃内容物积聚而未及时排空的异常状态,呕吐出4~6h前的食物或空腹8h以上,胃内残留食物仍>200ml者,表明存在胃潴留。
3.4经皮胃/空肠造瘘管 percutaneous gastrostomy/jejunestomy tube
通过手术或内镜/影像等技术经腹部体表、胃/空肠前壁穿刺,置入的连接胃/肠与体外的造瘘管路。
4 .基本要求
4.1 应遵医嘱实施肠内营养支持,并了解肠内营养支持的途径和方法。
4.2 肠内营养支持过程中应评估患者肠内营养的耐受性,及时识别并处理并发症。
4.3 应在喂养管外露端和肠内营养输液器上粘贴肠内营养标识,使用专用输液架输注。

5. 操作要点
5.1 操作前评估
5.1.1 应评估患者的合作程度,有无腹部不适、腹泻、胃潴留等情况。
5.1.2 应评估患者目前肠内营养支持的途径、喂养管位置及喂养管路通畅情况。
5.2 准备肠内营养制剂
5.2.1 应现配现用,配置过程中应避免污染。
5.2.2 配置的肠内营养制剂常温保存不宜超过4h,超过4h应置于冰箱冷藏,24h内未用完应丢弃;成品肠内营养制剂应根据产品说明保存。
5.2.3肠内营养制剂应与其他药物分开存放。
5.3 实施
5.3.1无特殊体位禁忌时,喂养时应抬高床头30°~45°,喂养结束后宜保持半卧位30~60min。

5.3.2宜将营养液加热至37℃~40℃,持续输注营养液时,可使用肠内营养输液器专用加温器。
5.3.3一次性输注者,可使用注射器缓慢注入喂养管,根据营养液总量分次喂养,每次推注量不宜超过400ml。
5.3.4间歇重力滴注者,可将肠内营养制剂置于吊瓶或专用营养液输注袋中,通过肠内营养输液器与肠内营养喂养管连接,通过重力滴注方法进行分次喂养。
5.3.5 持续经泵输注者,可在间歇重力滴注的基础上,使用肠内营养泵持续12~24h输注,速度应由慢到快,先调至20~50ml/h,根据患者耐受情况逐渐增加,操作流程见附录A。
5.3.6分次推注和间歇重力滴注每次喂养前应检查胃残留量:重症患者持续经泵输注时,应每隔4~6h检查胃残留量。
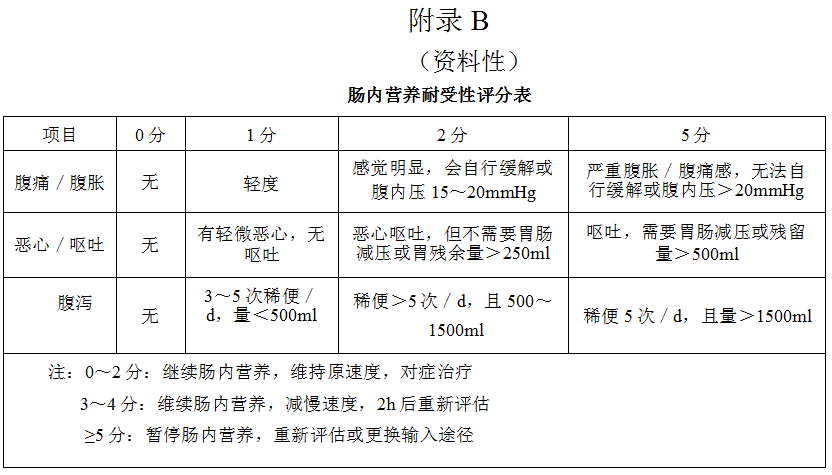
5.3.7应每4~6h评估患者肠内营养耐受性情况(见附录B)。
5.4 喂养管的维护
5.4.1 经鼻喂养管
5.4.1.1 宜采用弹性胶布固定喂养管。
5.4.1.2 应每天检查管道及其固定装置是否在位、管道是否通畅、喂养管固定处皮肤和黏膜受压情况。
5.4.1.3 长期置管时,应每隔4~6w更换导管至另一侧鼻腔。
5.4.2 胃造瘘/空肠造瘘管
5.4.2.1 应对造瘘周围皮肤定期进行消毒和更换敷料,保持周围皮肤清洁干燥。
5.4.2.2置管后48h,可轻柔旋转导管90°再回位,1次/d,逐步旋转增加180°~360°再回位。
5.4.2.3外固定装置应与腹壁皮肤保持0.5cm间距。
5.5冲管
5.5.1 间歇重力滴注或分次推注时,应每次喂养前后用20~30ml温开水脉冲式冲管。
5.5.2持续经泵输注时,应每4h用20~30ml温开水脉冲式冲管一次。
5.5.3 每次给药前后和胃残留量检测后,应用20~30ml 温开水脉冲式冲管。
5.5.4 对免疫功能受损或危重患者,宜用灭菌注射用水冲管。
5.5.5应避免将pH值≤5的液体药物与营养液混合。

6 .并发症护理
6.1 胃潴留
6.1.1可使用≥50ml的营养液注射器、床旁超声仪等方法评估胃残留量。
6.1.2胃残留量>200ml时,应评估患者有无恶心呕吐、腹胀、肠鸣音异常等不适症状;如有不适,应减慢或暂停喂养,遵医嘱调整喂养方案或使用促胃肠动力药物。
6.1.3 胃残留量>500ml,宜结合患者主诉和体征考虑暂停喂养。
6.2 腹泻
6.2.1 应观察患者腹泻频次,排便的色、质、量,及时与医生沟通。
6.2.2 对于营养液输注过快引起的腹泻,应减慢输注速度,可使用输注泵控制输注速度。
6.2.3对于营养液温度过低引起的低温型腹泻,可使用加温器。
6.3 恶心呕吐
6.3.1 应查找造成恶心呕吐的原因。
6.3.2应降低输注速度,可协助患者取右侧卧位。
6.4 喂养管堵塞
6.4.1用20~30ml温开水通过抽吸和脉冲式推注的方式冲洗喂养管。
6.4.2若无效,可使用5%碳酸氢钠溶液20~30ml冲洗喂养管。
6.4.3 以上操作均无效时,应告知医师。
6.5 误吸
6.5.1 应立即暂停喂养,查找造成误吸的原因。
6.5.2 应鼓励患者咳嗽,协助取半卧位,昏迷患者应头偏一侧。
6.5.3 若患者出现气道梗阻或窒息症状,应立即给予负压吸引。
6.5.4应观察患者的生命体征,遵医嘱用药。
7. 健康教育
7.1 应告知患者及家属肠内营养的重要性以及喂养管路的维护方法。
7.2应告知患者及家属肠内营养制剂的主要成分、作用和营养支持中可能存在的不适反应。
7.3 应告知患者及家属营养制剂的保存方法及使用方法。
7.4 应告知患者及家属肠内营养液输注过程中的注意事项及配合要点。
7.5 应告知患者及家属喂养管路固定及造瘘口皮肤保护的方法。
7.6 应指导患者及家属并发症的预防方法及处理措施。
附录A
(资料性)
成人肠内营养泵操作流程
评估
1.双人核对医嘱。
2.评估患者合作程度,营养状况。
3.评估患者喂养管情况,输注方式,有无误吸风险
4.评估患者有无腹部不适及腹泻、胃潴留等并发症。
5.告知患者操作目的及过程,取得患者配合。
操作前准备
1.人员准备:仪表整洁,符合操作要求。洗手,戴口罩。
2.物品准备:治疗车上层放置清洁治疗盘(内有专用肠内营养推注器1个、营养管、无菌手套1副)、肠内营养液、肠内营养泵、生理盐水或温开水、肠内营养泵固定架。以上物品符合要求,均在有效期内。治疗车下层放置医疗垃圾桶,生活垃圾桶。
3.环境准备:安静整洁,宽敞明亮,室温适宜。
操作过程
1.携用物推车至患者床旁,核对床号、姓名、病历号和手腕带。
2.如病情允许,协助患者取半卧位。
3.用20~30ml温开水冲洗喂养管。
4.将肠内营养输液器与肠内营养液连接并排气后,将营养管安装入肠内营养泵内,另一端与喂养管连接。
5.打开肠内营养泵,调节输注速度和总量后启动。
6.持续泵入营养液过程中,每4h冲管一次:
(1)冲管时先暂停肠内营养泵;
(2)抽取20~30ml生理盐水或温开水;
(3)断开肠内营养输液器和喂养管连接处,打开喂养管给药口帽,脉冲式推注;
(4)重新连接肠内营养输液器和喂养管,启动肠内营养泵。
7.每4~6h评估肠内营养耐受性,根据肠内营养耐受性评分调节肠内营养输注。
操作后
1.关闭肠内营养泵,撤除肠内营养液和肠内营养输液器。
2.向喂养管注入20~30ml生理盐水或温开水。
3.封闭喂养管,并妥善固定。
4.观察患者有腹胀、腹泻、呕吐、电解质紊乱等。
供稿 急危重症 孙艳芳
责编 朱贺变
美编 朱贺变