中国心血管疾病患者居家康复专家共识
心脏康复已被证实可有效减少心血管疾病患者再入院率、死亡率以及心血管事件风险,并改善与健康相关的生活质量。居家心脏康复作为门诊心脏康复的替代选择,可通过远程监护间接指导患者进行康复训练,克服了交通、时间不便等诸多障碍,扩大了患者健康教育、康复咨询和康复监督的范围。中国心血管疾病患者居家康复专家共识编写组制订出《中国心血管疾病患者居家康复专家共识》,本文将主要内容提炼,为国内施行居家心脏康复(home-based cardiac rehabilitation,HBCR)提供规范流程,虽在国内未普遍实行,但对心血管疾病患者居家康复有参考意义。
1 HBCR管理的路径及患者纳入标准
HBCR要严格按照规范流程执行(图 1)。首先心脏康复患者需在心脏康复中心/医疗机构进行注册登记,并建立康复档案,同时进行心脏康复评估,根据危险等级分层。经临床医生和心脏康复医务人员的评估后,低危患者可直接参与 HBCR,门诊心脏康复计划顺利完成的中、高危患者也可参与。高危患者,例如不稳定性心绞痛患者、心力衰竭患者(NYHA心功能Ⅲ-Ⅳ级、左心室射血分数<40%)、有症状的心律失常患者、稳定性心绞痛Ⅲ级 [加拿大心血管病学会(CCS)分级] 以上的患者、年龄较大患者(>75 岁)、显著的肢体障碍患者(如间歇性跛行)或者心肺功能显著降低患者(例如< 2METs)等,通常需谨慎评估,在监护下完成门诊心脏康复,并且再评估病情稳定后方可参与 HBCR。

在患者签署HBCR知情同意书的前提下,团队给予规范化的HBCR处方。心脏康复团队成员进行远程监督与医学指导,同时系统定时推送康复信息,提醒患者进行运动训练、饮食调整、心理支持以及参加家庭健康教育,并根据医疗条件为有需求的患者提供门诊随访。
2 HBCR管理的核心组成部分
2.1 运动康复
2.1.1 院内评估与风险分层 每位患者在进行HBCR前都应进行细致的医学评估和心肺运动试验(CPET),以制订安全有效的运动处方。
CVD患者运动风险可分为低危、中危和高危3个等级(表1),对于大部分低危患者,直接推荐参与HBCR;对于中、高危患者,建议在医院或机构门诊进行医学监护下的康复训练,完成一段时间规律运动训练后(一般至少4周12次运动训练),再回家进行自我管理的心脏康复。同时需定期前往心脏康复中心进行再评估及修订运动处方(中、高危患者建议1个月1次,低危患者建议 3个月1次)。

2.1.2居家运动处方的制定 门诊心脏康复指南建议同样适用于HBCR。HBCR的运动时间和频率分别为每次≥ 30 min,每周3-7 次,美国国家运动医学会(ACSM)建议每周至少进行150 min的中等强度(如步行)或75 min的高强度(如跑步)体力活动。运动强度通常定在峰值心率或心率储备的60%-80%,主观疲劳量表(RPE)评分(亦称Borg评分)在 12-14 分。指导患者探索自身的最佳运动时间,并将规律活动融入日常生活(如步行、延长停车距离以增加步行时间、2 层楼梯步行、增加午间散步等)。有研究表明,高强度间歇性训练(HIT)也可用于冠心病患者HBCR训练,每周2次,运动强度为峰值心率的85%-95%。
2.1.3常见的运动风险与预防策略(表2) 目前已有的涉及低、中危患者的研究 中,HBCR与门诊心脏康复安全性相似。但在高危患者中进行HBCR,其安全性评估研究证据尚不充分。 CVD患者多高龄,身体状况不佳,并常伴有多种合并症,因此对这些患者HBCR的临床安全性和有效性需进行更仔细的评估,以预防运动风险,同时要加强健康教育。

医务人员应及时获取HBCR患者随访信息,掌握患者病情变化情况,提醒患者定期复诊。相较于门诊与上门随访存在的成本及距离等问题,随访管理系统、智能手机应用软件、电话随访等现代化手段建立的随访反馈机制,提供了极大便利。
2.2 营养干预
2.2.1 营养评估内容(表3) 实施HBCR计划前,应该评估患者营养状况,或使用NRS2002筛查表进行营养风险筛查。营养评估目的不仅要确定患者的营养处方和营养教育需求,还要确定患者是否存在营养不良。此外,若伴有炎性肠病、糖尿病、慢性肾脏病等,可能影响患者营养状况,需进行特别营养评估。

根据评估结果,对于重度营养不良的患者,建议在监护下进行康复;中度及以下营养不良的患者方可进行 HBCR,HBCR 期间须至少每 3 个月定期进行一次营养状态评估,适时调整营养干预方案,以改善 CVD 预后及提高患者生活质量,促进心脏康复。
2.2.2居家营养处方的制定
营养处方制定遵循的一般原则:(1)确定每日膳食总能量;(2)确定每日蛋白质需要量;(3)营养素比例合适;(4)保证充足的维生素、矿物质;(5)合理的饮食模式。饮食模式分析强调整个饮食而不是仅仅一种食物或营养素。目前,地中海饮食和防治高血压(DASH)饮食已被充分证实在 CVD 患者中防治的有效性。大量研究表明,地中海饮食可以降低心血管事件的发生率和死亡率,与血清脂质、血压、炎症以及 CVD 相关的生物标志物显著负相关,并且地中海饮食对冠心病发病机制也有影响。地中海饮食通常含有丰富的蔬菜、水果、全谷物、豆类、坚果和种子以及橄榄油。DASH 饮食模式除对血压和冠心病事件的影响外,可能对降低总胆固醇、低密度脂蛋白胆固醇(LDL-C)、炎症和超敏C反应蛋白等有益。DASH饮食富含水果、蔬菜和低脂乳制品,包括全谷类、家禽、鱼类和坚果,并限制饱和脂肪、红肉、甜食和含糖饮料;提供更低的总脂肪、饱和脂肪和膳食胆固醇,以及更高的钾、镁、钙、纤维和蛋白质;要求限制钠摄入量每天低于2300mg,对CVD患者,要求钠摄入量每天低于1500mg。
2.2.3 存在合并症患者的HBCR营养处方
合并糖尿病:(1)吃动平衡,合理用药,达到或维持健康体重;(2)主食定量,粗细搭配,全谷物杂粮豆类占 1/3;(3)多吃蔬菜,水果适量,血糖控制不好的患者要少吃水果;(4)常吃鱼禽,蛋类和畜肉适量,奶类、豆类天天有,选择健康零食作为加餐,如坚果等;(5)清淡饮食,足量饮水,限制饮酒;(6)细嚼慢咽,注意进餐顺序,依次为蔬菜、肉、主食;(7)干湿分离,尽量少吃汤水混合食物,如粥、汤面等。
合并高脂血症:(1)低脂饮食,摄入脂肪不应超过总能量的20%-30%,限制高脂肪食物如油炸食品、肥肉摄入量,牛奶选脱脂,少吃排骨、牛腩、五花肉,烹调油每天应少于30 g;(2)限制饱和脂肪,饱和脂肪供能比不超过总能量的 7%;(3)反式脂肪酸摄入量应小于总能量的1%;(4)限制胆固醇,每日不宜超过300mg;(5)增加植物甾醇的摄入,每天 2-3 g;(6)增加膳食纤维摄入量,保证蔬菜、水果和全谷物的摄入量;(7)控制体重,血脂异常的超重或肥胖者的能量摄入应低于能量消耗,以控制体重增长,并争取逐渐减少体重至理想状态;(8)限制饮酒。
合并高尿酸血症:(1)避免摄入高嘌呤食物,如肝脏和肾脏等动物内脏,贝类、牡蛎和龙虾等带甲壳的海产品,大部分鱼虾及浓肉汤和肉汁等;适当吃中嘌呤食物,如豆腐、禽畜肉、嫩豆类蔬菜、蘑菇等;推荐吃低嘌呤食物,如鸡蛋每天1个,脱脂或低脂乳类每天300ml;(2)限制食用含较多果糖和蔗糖的食品,不喝甜饮料、含酒精饮料;(3)充足饮水,每日至少2000ml;(4)保证蔬菜量,每日应≥ 500 g;(5)鼓励摄入低升糖指数的谷类食物;(6)控制体重在适宜水平,超重或肥胖的患者应缓慢减重达到并维持正常体重。
2.3 睡眠管理
2.3.1 OSA(阻塞性睡眠呼吸暂停)的处理
对于OSA患者,当睡眠呼吸暂停低通气指数(AHI)> 15 次/h或者动脉血氧饱和度(SaO2)下降10%,并且同时存在日间过度嗜睡或心脑血管疾病(如高血压、心律失常和脑卒中)时,需行治疗。HBCR中治疗OSA的方式主要包括保守治疗、器械治疗等。保守治疗方式包括减肥、控制饮食和体重、适当运动;戒酒、戒烟、停用镇静催眠药物及其它可引起或加重 OSA 的药物;侧卧位睡眠;适当抬高床头;白天避免过度劳累等。无创正压通气(NPPV)是治疗OSA的主要手段,在患者睡眠时通过管道给患者呼吸道(鼻部或口部)以正压通气,避免上气道塌陷,从而有效减轻症状严重程度。临床实践中,睡眠呼吸机作为 NPPV 的家用式辅助工具,已广泛应用于居家睡眠康复,且治疗的耐受性和依从性较高。
2.3.2 慢性失眠的处理
可采用心理治疗(如认知行为治疗)及药物治疗。常用药物包括苯二氮草卓类、非苯二氮草卓类(如唑吡坦、佐匹克隆、右佐匹克隆等 )、抗抑郁药(如曲唑酮、米氮平)、褪黑素受体激动剂(如雷美替胺)等。若失眠继发于精神/躯体疾病,对于原发疾病的治疗是改善睡眠的根本措施。
2.3.3 其他常见睡眠障碍的处理
如昼夜节律睡眠障碍,可通过病史、睡眠日志、睡眠记录设备等方式诊断,采用时间疗法(每天逐渐调整睡眠时间)、光疗或褪黑素治疗。
2.4 心理康复
2.4.1心理康复的实施
压力管理:有研究显示压力管理可能会给心脏康复患者带来额外收益。压力管理的本质在于开发健康的压力资源、消除消极的压力刺激,以形成良性压力结构和良性压力的适度刺激的过程。所以压力管理的目的不是彻底消除压力,而是要把压力水平控制在一个最佳的状态上。压力管理的一些工具包括:生物反馈、引导意象、超越冥想、认知行为治疗、正念减压、深呼吸或膈肌呼吸、音乐治疗、
渐进式肌肉放松、光照疗法、运动、睡眠等。
动机性访谈:动机性访谈是一种以来访者为中心,通过鼓励来访者探索并解决内心矛盾而发起行为改变的指导性行为改变方法。在进入心脏康复项目初期,心理治疗师面对面使用设定目标和动机访谈的方式与患者共同商定康复目标,并在开始HBCR后通过电话进行每周随访及反馈、探讨完成康复训练中的困难和便利因素。
调整节奏:患者通过学习如何调整节奏后,自我感觉生活行为中的心态变慢,学会感知自己的身体;在做某事决定之前会更多地思考后果,并在需要的时候寻求帮助;将 HBCR 融入其日常生活中,有助于建立健康的生活节奏。
自我效能:自我效能指人们成功地实施和完成某个行为目标或应付某种困难情境能力的信念。自我效能感的提高能够帮助患者采取积极的应对方式,促进健康行为。当患者自我效能增加时,会更有信心完成一件事情或特定的活动,在体能训练上也更有可能去挑战自己。
2.5 HBCR期间CVD危险因素管理
无论是术后患者还是慢性疾病患者的HBCR,血压、血糖、血脂、体重、吸烟等CVD危险因素及药物依从性的管理都很重要。危险因素管理可协助患者减少并发症,提高生活质量,改善预后。
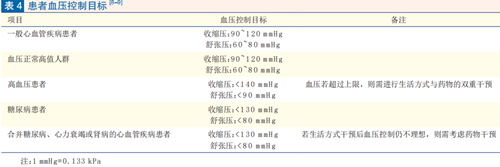
血压管理:控制血压是 CVD 患者风险管理中的重要内容,尤其是 65 岁以上的老年人群,舒张压> 85 mmHg、收缩压> 130 mmHg 和服用降血压药物的人群,应成为重点监测管理对象。居家血压监测是风险管理中比较经济的方式。居家血压测量应选择固定时间,每日早上、晚上测量血压并记录。居家运动前后以及运动高峰时,也应测量血压。血压计可选取准确、稳定的仪器,必要时可拿到各级医疗机构,进行血压测量设备数值校对。患者血压建议控制在120/80 mmHg,若血压超过130/85 mmHg 则需增强其他危险因素管理,指导患者到医院调整药物,并规律服药,见表4。运动中的血压应根据居家运动处方进行测量和监控,保持血压指标在安全范围内。
血糖管理:居家血糖自我管理是治疗与预防糖尿病重要内容。血糖监控可帮助医生及时调整药物,同时指导患者调整生活方式和饮食。长期血糖监控中,患者应尽量使用同一型号的血糖仪,定时测量并记录。患者使用居家血糖仪自测血糖的同时,若血糖控制良好,每 1-3 个月检测糖化血红蛋白。目标空腹血糖达到 5.0-7.0 mmol/L,糖化血红蛋白低于6.5% 。
血脂管理:对于 CVD 患者或高危患者,LDL-C的控制目标需更严格。患者应每隔1-3个月检测血脂五项。血脂的管理与饮食、运动、睡眠的综合生活方式改善相关,应帮助患者在居家期间建立良好习惯,必要时可结合体重管理,以使血脂达到目标值。凡临床上诊断为动脉粥样硬化性心血管疾病(ASCVD,包括急性冠状动脉综合征、稳定性冠心病、血运重建术后、缺血性心肌病、缺血性脑卒中、短暂性脑缺血发作、外周动脉疾病等 )患者均属极高危人群。而在非 ASCVD 人群中,则需根据胆固醇水平和所伴危险因素的个数,进行危险评估,将其分为高危、中危或低危,由个体 CVD 发病危险程度决定需要降低 LDL-C 的目标值,见表 5。

体重管理:超重和肥胖可增加 CVD 的患病风险,尤其是中心性肥胖,应该保持正常BMI和腰围。科学生活方式干预包含合理的膳食方案联合适量运动。具体可参见前述运动康复和营养干预部分。
戒烟管理:任何程度的吸烟都是不安全的,每天只吸1支烟者,与每天吸 20 支烟者相比,其患冠心病的风险仅少一半。戒烟可降低全因死亡率、降低缺血性疾病的发病率、改善血流动力学和生活质量,是 CVD 二级和三级预防的重要内容。对于冠心病患者及主动脉瘤和周围血管疾病患者,指南对戒烟的推荐均为1A 类。作为HBCR管理的重要部分,戒烟指导对于每日吸烟量大于20支且有多年吸烟史的患者尤其关键。应首先对患者进行全面评估,了解其吸烟的情况,比如数量、烟龄、戒烟意愿和心理状态等,根据评估结果对患者进行戒烟管理。戒烟初期对患者进行定期随访,给予戒烟材料。对患者及其家属同时进行戒烟教育,告知其戒烟的必要性和益处,并对患者进行尼古丁的控制训练,帮助其有效戒烟。同时为患者提供戒烟途径和团体戒烟活动,以获得有助于戒烟的社会支持。在患者成功戒烟后,给予戒烟咨询,协助解决继续戒烟过程中可能遇到的问题,强化戒烟效果,直到达到 12 个月以上的长期戒烟目标。对于在戒烟过程中需要药物辅助的患者,工作人员可与其负责医生沟通,向患者提供药物戒烟的临床途径。此外,除了主动戒烟外,还需叮嘱患者注意远离二手烟。
药物依从性管理:患者需谨遵医嘱规律服药,不可自行调药或停药。在HBCR 初期,工作人员应对患者进行宣教,包括药物依从性和自我管理等内容,增强患者规律用药的意识,加强自我监督能力。Thomas 等研究表明,通过网络进行线上课程教育,为患者提供至少3次规律服药的相关知识,并由医生或药师为患者进行个人或团体的药物依从性指导咨询,可有效改善患者药物依从性。工作人员需评估患者服药情况,解决未能规律服药的障碍,并对药物依从性进行长期管理,以便达到按医嘱规律服药的目的。
随着我国心脏康复事业的蓬勃发展,心脏康复的理念也越发受到重视,并逐渐由门诊心脏康复向HBCR延伸。同时,自2019年底以来,受新型冠状病毒疫情影响,更加推动了 HBCR的系统化和规范化建设。此外,我国 CVD 防治需求人数众多,随着互联网、物联网、5G 及人工智能的飞速发展,有潜力建成全世界最大的HBCR体系。另一方面,HBCR 作为新时代的产物,也同样面临着挑战,如何制定行之有效的HBCR模式,让更多的CVD患者受益是目前亟待解决的问题。希望本专家共识的初步建议能给所有开展心脏康复的机构,尤其是基层医疗服务机构提供参考依据。
供稿 内科管委会 汤笑
选自 中国心血管疾病患者居家康复专家共识编写组,冯雪.中国心血管疾病患者居家康复专家共识[J].中国循环杂志,2022,37(2):108-121
责编 朱贺变
美编 朱贺变