静脉血栓栓塞症(venous thromboembolism,VTE)包括深静脉血栓(deep vein thrombosis,DVT)和肺动脉栓塞(pulmonary embolism,PE)。研究显示,80岁以上老年VTE年发生率为6~8人/1000人年。欧洲一项多中心研究显示,80岁以上住院患者 VTE发生率达11.8%。国内80岁以上住院患者研究显示,VTE发生率为13.3%,显见国内外高龄老年VTE防治形势同样严峻。卧床时间延长是VTE的重要危险因素,与血流淤滞、血液高凝及血管内皮损伤相关。卧床超过3d,VTE发生风险显著增加,卧床7d以上,DVT发生率可达15%,卧床超过14d,VTE发生率高达32%。长期卧床患者尤其是高龄患者,必需高度重视VTE的预防和监测。高危VTE患者通常是指合并多种VTE风险因素的个体。除长期卧床外,个人或家族血栓史、并存慢性疾病、近期手术或创伤、遗传性血栓倾向、影响凝血药物使用、活动减少等均会显著增加VTE风险。80岁以上高龄患者常伴多种慢性疾病,如心血管疾病、脑卒中、糖尿病等,进一步增加 VTE 风险。此外,高龄患者生理、病理性肝肾功能减退导致的抗凝治疗安全和有效性问题,又显著增加防治复杂性和风险。约占60%的DVT,尤其膝上DVT 发展为PE风险显著升高,发生率达50%,膝下DVT如不及时合理处理,也可能向上扩展导致PE。本共识旨在为高龄卧床VTE高危患者提供优化防治流程及方案,以降低VTE发生率、致残率和病死率。
专家建议1:80岁以上高龄卧床患者,应高度重视VTE风险综合评估并及时制定针对性的监测和防治方案。
1 VTE风险评估
1.1早期评估和风险分级根据患者健康状况、疾病背景和卧床时间,制定个性化VTE防治策略尤其重要。对于预期需长期卧床的高龄患者、伴有骨折或术后康复患者,应在入院时即进行VTE风险评估,并定期进行复评,确保防治措施及时合理。推荐采用Caprini评分(表1)或Padua评分(表2)工具分别对手术患者及内科患者进行风险评估。


1.2 出血风险评估 出血风险评估对VTE防治至关重要,准确识别高出血风险患者、相应制订个性化抗凝方案是减少出血事件发生的关键环节。临床上可通过围术期大出血危险因素评估对围术期患者进行出血评估(表3)。IMPROVE出血评分用于内科住院患者出血风险评估,IMPROVE总分≥7分为高危(表4)。

专家建议2:(1)预期卧床超过3d的所有高龄患者,首诊即应进行VTE风险评估。拟手术患者使用Caprini评分,非手术患者使用Padua评分。(2)应对所有患者进行出血风险评估以指导个性化VTE防治方案制订。推荐采用围术期大出血危险因素评估方法及IMPROVE出血评分分别对围术期患者和内科住院患者进行出血风险评估。(3)应进行连续动态血栓及出血风险评估以指导VTE防治方案相应调整。
2 VTE的诊断
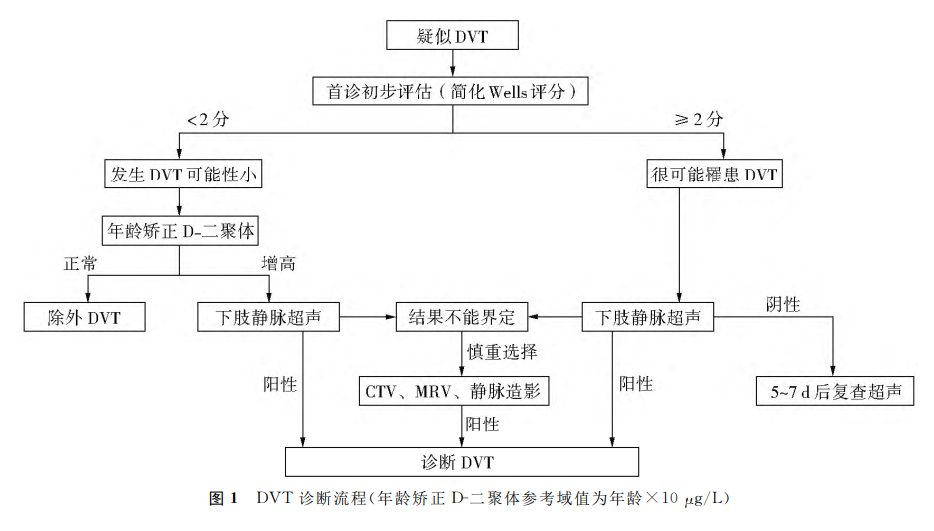
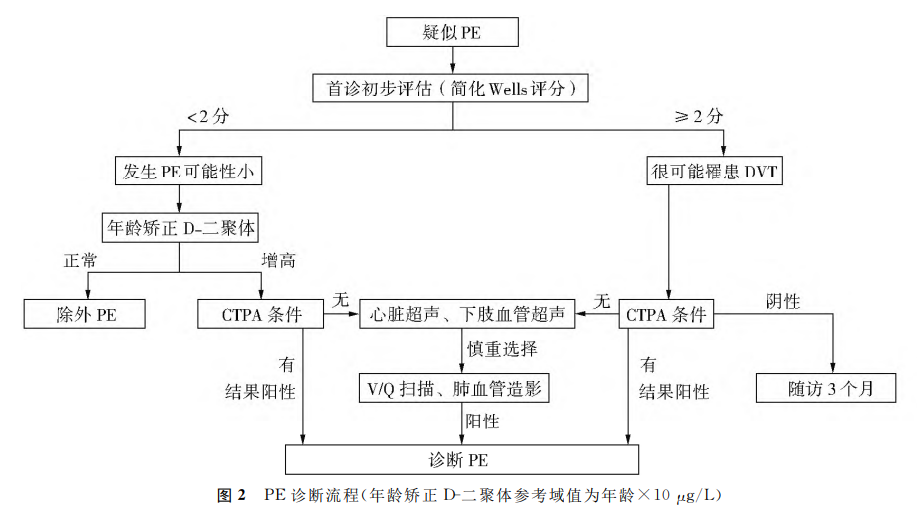
2.1 首诊初步诊断 临床检测前概率诊断评估(pre-test probability assessment)是首诊医师接诊患者时,未进行特殊仪器检查及实验室检测情况下,综合病史、共病情况、临床表现及体格检查而进行的概率诊断评估,这是VTE诊断的关键第一步,对进一步指导后续诊断流程提供重要线索。高龄、伴随其他共存疾病患者,采用简化 Wells评分对提升DVT诊断具有更高敏感性和特异性(表5~6)。


专家建议3:首诊医师接诊疑似VTE患者时,应首先进行临床检测前概率诊断评估以初步判断VTE发生的可能程度,进而指导进一步针对性特殊仪器及实验室检查。推荐采用简化Wells评分工具作为高龄患者VTE的检测前概率诊断评估,简化Wells评分<2分者提示VTE发生可能性较小,简化Wells评分≥2分者,提示患者存在很高的罹患VTE可能性。
2.2 实验室检测 D-二聚体检测是VTE初筛常用方法。研究显示,D-二聚体检测敏感性约为95%,特异性为43%。对于低概率VTE患者,D-二聚体检测阴性对排除VTE诊断价值更高,即D-二聚体结果为阴性时,VTE排除率可达97%。D-二聚体浓度可随增龄而相应升高,因此,高龄患者需采用年龄校正的D-二聚体浓度作为诊断依据,推荐以年龄(岁)×10μg/L 作为D-二聚体参考阈值。其他凝血指标,如凝血酶原时间(prothrombin time,PT)、活化部分凝血活酶时间(activated partiadthromboplastin time,aPTT)、血小板计数等,也可为VTE诊断提供辅助信息。
专家建议4:(1)D-二聚体检测可作为VTE常规初筛方法,对排除VTE价值更高。推荐采用经年龄校正的D-二聚体浓度作为高龄患者VTE诊断依据,参考阈值为年龄×10μg/L。(2)经评分判断为低概率VTE的患者,如果年龄校正的D-二聚体检测阴性可基本排除VTE。(3)评分提示VTE 高度可能患者,不能仅通过D-二聚体水平排除VTE,应结合超声检测等措施或重复检测进行动态观察。(4)因已知情况导致预期D-二聚体为阳性时,不再将D-二聚体作为诊断依据,可直接进行超声等方法检查。
2.3影像学检查 彩色多普勒超声检查是DVT的首选诊断方法(表7)。 超声结果不明确的近端DVT,可考虑进一步行静脉CT造影(computedtomography venography,CTV)、磁共振静脉造影(magnetic resonance venography,MRV)或数字减影血管造影术(digital subtraction angiography,DSA)诊断DVT。肺动脉CT成像(computedtomography pulmonary angiography,CTPA)不仅能显示肺动脉内血栓,还能评估PE严重程度和范围,具有高敏感性和良好特异性,是诊断PE的首选影像学检查方法。CTPA不明确的PE,可进一步行磁共振肺动脉造影、V/Q扫描或经导管肺血管造影来辅助诊断PE。

专家建议5:(1)评分结果提示DVT高度可能的患者,彩色多普勒超声是首选方法,超声无法确诊或存在疑问,可考虑CTV、MRV或静脉造影;若超声明确为阴性,推荐5~7d后进行超声复查。(2)评分结果提示PE较小可能、但D-二聚体水平异常,且临床认为很可能罹患PE的患者,推荐床旁超声心动图或急诊CT肺动脉造影进一步排查。CTPA结果不确定或不能进行CTPA患者,可选择其他影像学如V/Q扫描和肺血管造影进一步排除。(3)80岁以上高龄患者,考虑CTV和动脉造影时应首先评估肾功能状况,不作优先推荐。
2.4 VTE规范诊断流程 VTE诊断应遵循综合规范诊断流程(图1~2),结合临床评估、实验室检测和影像学检查进行综合判断。多项研究表明,综合诊断流程能够显著提高VTE诊断准确率和及时率。疑诊DVT及PE高龄患者,应通过简化Wells评分结合年龄校正的D-二聚体进入临床诊断评估流程。
3 VTE防治
3.1 VTE预防 高龄住院患者,如内科重症慢病患者、骨科多种疾病患者、重症监护病房、肿瘤科及术后患者群体是VTE高发人群。国内研究显示,重症监护病房老年VTE发生率约为7.3%。老年卧床患者,尤其骨折、脊柱疾 患或术后康复患者,下肢VTE发生风险更高。美国胸科医师学会(American College of Chest Physicians,ACCP)和欧洲血栓及止血学会均积极推荐尽早使用机械预防和药物预防相结合方法预防VTE。高出血风险患者,尤其是接受脊柱手术或存在严重创伤患者,机械性防治措施如间歇性气压加压装置(intermittentpneumatic compression devices,IPCD)、梯度压缩袜(graduated compression stockings,GCS)以及早期活动尤为重要。
3.1.1 尽早进行运动锻炼条件允许情况下,尽早开始并保持一定活动量,可促进血液循环,减少VTE发生风险,并能维持肌肉力量,改善整体功能。锻炼方式和强度需根据具体情况进行个性化制订。即使轻度运动也能显著改善卧床患者血流动力学状态。可以进行关节活动度练习,如进行各关节的屈伸、旋转运动。主动运动如踝泵运动,是主动进行足部背屈和跖屈运动,15~30 次/min,进行5~10min/h。大腿四头肌等长收缩运动,是在卧位时收缩大腿肌肉,保持5~10s,重复10~15次/h。被动抬腿运动也是有效的运动方式,可协助患者抬高下肢,保持15~30s,3~4次/d。如条件允许,应鼓励患者积极进行床上自主运动,如床上进行翻身、抬腿等动作。简单的踝关节运动即可使股静脉血流速度增加38%~103%,有效减少血液淤滞,显著降低血栓形成风险。
专家建议6:长期卧床患者,应尽早开始主动或被动床上活动锻炼,如床上翻身、足部屈伸、大腿四头肌等长收缩运动、下肢抬高等。
3.1.2 机械性预防 不能下床活动或存在高出血风险患者,机械性预防是VTE防治首选方法。卧床患者可使用GCS、IPCD等设备,加强下肢静脉血流通畅性,但应定期检查设备佩戴舒适性和效果。Tsuda等研究显示,机械预防结合下肢运动(lower extremity exercise,LEX)辅助装置能显著提高下肢静脉血流速度,减少血栓形成风险。GCS通过外部压力促进下肢静脉血液回流,减少血液淤积。但长时间佩戴压力袜可能导致皮肤破损等并发症,应定期检查皮肤状态,防止压疮等。IPCD通过周期性加压,促进下肢血液流动,降低血栓形成风险。IPCD对术后及卧床患者具有明显防治效果,但是需要患者与医护人员高度配合,以确保设备正确使用。
专家建议7:出血高风险或药物预防禁忌证患者,可首选IPCD、GCS进行机械预防,推荐结合使用LEX辅助装置加强预防效果。强调尽早进行离床活动以降低VTE风险。
3.1.3 抗凝药物预防 高龄患者肝肾功能减退影响抗凝药物清除以及合用的多种药物间相互作用等使出血风险和治疗难度相应增加,应高度重视个体化用药。VTE高风险卧床患者,应优先考虑药物预防,但应综合考虑患者肝肾功能、出血风险及药物耐受性等因素。可选择低分子量肝素(low molecularweight heparin,LMWH)、普通肝素或直接口服抗凝药物(direct oral anticoagulants,DOAC)等。初始治疗建议采用LMWH单药或联合口服抗凝药物,待口服药物发挥疗效后停用LMWH。LMWH可在不增加出血风险前提下发挥比普通肝素更好预防VTE效能。建议高龄患者预防性抗凝治疗剂量采用标准治疗减半剂量,如依诺肝素20~40mg、达肝素2500~5000U、那屈肝素钙0.2~0.4ml,皮下注射,1次/d。DOAC可用于高出血风险或不适合长期注射抗凝药物患者,安全性高,但应根据肾功能等状况确定合理用药方案。
3.1.4 药物与机械方式联合预防出血风险较高仅能使用低剂量抗凝药物的患者,采用小剂量抗凝药物联合机械预防比单一低剂量药物或单一机械预防效果更好。无论联用间歇充气加压装置、足底静脉泵、逐级加压袜,联合方式预防时VTE发病均较单纯药物预防减低。
专家建议8:同时存在高VTE和高出血风险仅能使用低剂量抗凝药物的卧床患者,建议采用低剂量抗凝药物与机械方式联合预防,以提高预防效果。
3.2 抗凝药物治疗
3.2.1 常用抗凝药物及剂量选择 抗凝治疗前,应首先进行出血风险评估(表3~4),同时综合考虑共病状态如进展期肿瘤、肾功能状况、肥胖、易栓症、联合用药、VTE部位等,确定最适合急性期治疗方案。对于出血风险可控的VTE高龄患者,建议早期启动抗凝治疗(表8)。华法林防治VTE疗效确切,特别是在合并瓣膜性心房颤动、机械瓣膜置换术后、抗心磷脂综合征时,必须选择华法林治疗。但因起效缓慢,启动治疗时需联合快速起效的LMWH,5~7d华法林起效后停用LMWH。高龄患者受药物、疾病、饮食等多因素影响,华法林耐受差,不建议负荷剂量。华法林有效性和安全性有赖于合理的INR范围及良好治疗目标范围内时间(time in therapeutic range,TTR),高龄患者在INR保持1.6~2.5、TTR>70%时,可取得疗效和安全双赢效果。
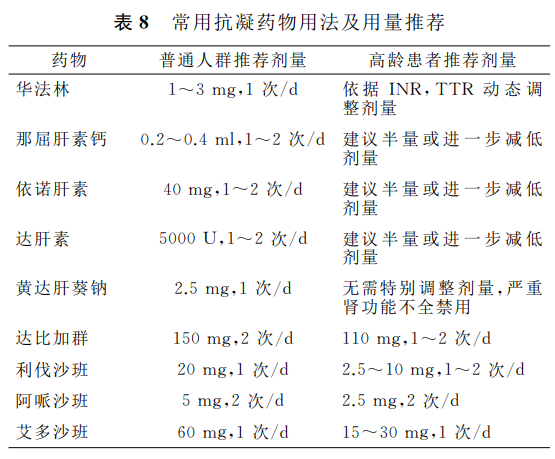
高龄患者抗凝治疗原则上同样应减低剂量。依诺肝素20~40mg,1~2次/d,达肝素2500~5000U,1~2次/d,那屈肝素钙0.2~0.4ml皮下注射,1~2次/d。肾功能不全时某些 LMWH易蓄积,但达肝素安全性相对较高,严重肾功能不全[eGFR<30ml/(min·1.73m2)]高龄患者,推荐达肝素。磺达肝癸钠常用2.5mg,1次/d,皮下注射,无肾功能受损75岁以上患者无需调整剂量,但严重肾功能不全[eGFR<30ml/(min·1.73m2)]患者禁用。DOAC是高龄急性VTE首选抗凝药物,75岁以上患者DOAC治疗大出血风险显著降低。达比加群酯110mg,1~2 次/d可用于HAS-BLED评分≥3分、年龄≥75岁、无严重肾功能不全[eGFR≥30ml/(min·1.73m2)]、多重用药并具较高出血风险患者。利伐沙班虽可用于eGFR≥15ml/(min·1.73m2)患者,但应减低剂量至2.5~10mg。阿哌沙班2.5mg,2次/d可用于eGFR≥15ml/(min·1.73m2)、体质量≤60kg患者,安全性较好。高出血风险或低体质量者,可以选用艾多沙班15~30mg。肾功能状况是决定DOAC种类及剂量选择的重要因素。研究表明,75岁以上患者血药浓度-时间曲线下面积(area under curve,AUC)较年轻患者增加41%。eGFR<15ml/(min·1.73m2)患者禁忌应用所有DOAC。肝损害患者药物清除率也降低,合并凝血功能障碍、腹腔积液或Child-Pugh评分为B级或C级均为DOAC禁忌证。使用下列药物的患者,不建议同时用DOAC,包括多药耐药基因 P-糖蛋白(P-glycoprotein,P-gp)和细胞色素P450(cytochrome P450,CYP)3A4 双重抑制药康唑类、洛匹那韦、考尼伐坦;P-gp 和CYP3A4双重诱导药,如卡马西平、苯妥英钠、利福平等;原则上不建议联合使用抗血小板药物。
专家建议9:高龄卧床无高出血风险或出血风险相对可控的高危VTE患者,建议早期启动抗凝治疗。(1)华法林可以作为维持药物选择,但不推荐首选,且不采用负荷剂量,应维持INR1.6~2.5,TTR保持70%以上。(2)推荐LMWH单独或联合DOAC作为启动治疗,肾功能eGFR<30ml/(min·1.73m2)时,推荐达肝素。(3)磺达肝癸钠在无肾功能受损时可考虑选择且无需调整剂量,eGFR<30ml/(min·1.73 m2 )患者禁用。 (4)优先推荐DOAC作为高龄急性VTE维持治疗口服抗凝药物,各种DOAC均应首先评估肌酐清除率并相应减低剂量和个体化调整。不建议DOAC与P-gp和CYP3A4双重抑制药、双重诱导药等药物联合使用。
3.2.2 抗凝药物疗程 非肿瘤患者,推荐首先使用DOAC进行3个月抗凝治疗。肿瘤患者推荐使用LMWH长期抗凝治疗。非一过性诱因引起的VTE患者,推荐使用DOAC长期抗凝治疗,不能接受DOAC的患者,推荐华法林治疗。病因不明的近端DVT或PE患者,在停止抗凝治疗后,推荐使用阿司匹林预防复发。延长期抗凝治疗患者,推荐减少剂量的阿哌沙班或利伐沙班进行治疗并根据病情进行调整,治疗时间可超过6个月。
专家建议10:常规抗凝疗程为3个月。基于永久性危险因素,如恶性肿瘤或特发性 VTE或合并PE,在综合评估血栓和出血风险后,决定是否延长抗凝至6个月或更长。
3.3 溶栓治疗 溶栓方法主要包括导管接触性溶栓(catheter-directed thrombolysis,CDT)和系统溶栓。CDT通过将溶栓导管置入静脉血栓内,使溶栓药物直接作用于血栓,系统溶栓通过外周静脉全身应用溶栓药物。ACCP血栓治疗指南不推荐溶栓为DVT首选治疗。原因包括如静脉血栓临床表现滞后,溶栓药物对激化血栓无效、溶栓药物可能导致高龄患者发生致命性脑出血、大量对比研究表明溶栓治疗效果并不优于抗凝治疗等。合并不稳定PE的老年患者,出血风险增高,是否进行溶栓存在争议。中国血栓性疾病防治指南建议,血流动力学稳定的老年急性PE患者,即使存在右心功能障碍和心肌缺血表现,也需慎重使用系统性溶栓。75岁以上患者被明确列为溶栓相对禁忌证。急性中央型或混合型老年DVT患者,如果全身情况良好、预期生存期≥1年且出血风险较小时,可综合评估后决定是否CDT,疗效较单纯抗凝治疗可能更好。PE治疗应在优先考虑抗凝治疗、并严格评估患者综合状况及利弊后慎重决定是否溶栓治疗。
专家建议11:高龄VTE不建议系统性溶栓治疗。中央型或混合型DVT及PE患者在出血风险 较低并无其他绝对禁忌证时,应在多科综合评估后慎重考虑是否进行 CDT。
3.4腔内治疗 应根据VTE累及位置、临床表现严重程度、血栓形成时间等,综合评估腔内治疗的必要性。高龄患者常伴不同程度器官功能障碍,置入 滤器本身存在一定风险及并发症包括滤器移位、倾斜,下腔静脉穿孔、血栓形成等,进一步增加手术风险和术后并发症,因此,不推荐常规置入滤器预防PE。当VTE患者出现抗凝禁忌或失败时,可以考虑血管外科等多科联合评估决定是否置入下腔静脉滤器(inferior vena cava filter,IVC)。
专家建议12:不推荐常规置入IVC预防PE,有症状的PE或下腔静脉及髂、股、腘静脉急性血栓形成患者,存在抗凝治疗禁忌证或治疗失败时,应综合评估获益与风险决定是否置入IVC。
3.5压力治疗 新发VTE采用压力治疗可能增加PE风险,属于禁忌。通常至少在血栓形成2周后开始治疗,通过抵抗VTE阻塞深静脉后肢体静脉高压,促进未阻塞静脉侧支回流以减轻肢体肿胀而消除血栓形成后综合征。健侧可常规进行预防性压力治疗。常用措施包括弹力绷带、GCS及IPCD。IPCD在预防DVT形成和复发中效果优于弹力袜,推荐优先选择,但应明确有无禁忌证,如心力衰竭、皮肤损伤水肿、血液循环障碍等。
专家建议13:VTE压力治疗可作为消除血栓形成后综合征重要措施,但禁用于新发VTE。通常在急性期至少2周后综合评估是否使用压力治疗。
3.6 恶性肿瘤合并VTE防治无出血或其他禁忌证时,应考虑使用抗凝剂对所有住院恶性肿瘤患者进行长期VTE预防。LMWH是已确诊VTE恶性肿瘤患者初始和维持治疗的首选药物。恶性肿瘤患者VTE可选择艾多沙班或利伐沙班进行治疗,但胃肠道肿瘤患者使用DOAC时,出血风险高于LMWH。
专家建议14:恶性肿瘤与VTE关系密切,无出血禁忌时,应对所有住院卧床高龄恶性肿瘤患者进行VTE预防。推荐LMWH作为恶性肿瘤患者VTE初始和维续治疗的首选药物。
3.7 下肢孤立性远端DVT(isolated distal deep vein thrombosis,IDDVT)IDDVT是指局限在腘静脉以下的小腿静脉血栓,可累及胫前静脉、胫后静脉、腓静脉和小腿肌间静脉(比目鱼肌静脉、腓肠肌静脉)等远端DVT,但未进展为近端DVT和PE。IDDVT存在向近心端蔓延和发展为PE的风险。无症状急性IDDVT低出血风险患者推荐首先抗凝治疗2周,之后根据影像学及实验室等综合评估决定下一步治疗方案,如评估为较高血栓蔓延风险则应继续进行足疗程抗凝治疗。2周内症状性IDDVT与急性期近端VTE抗凝治疗原则一致,建议进行3个月抗凝治疗,DOAC优于LMWH及华法林。
专家建议15:无症状且无扩展的IDDVT高龄卧床患者,建议首先抗凝治疗2周,之后综合评估制定下一步治疗方案,血栓扩展高风险患者,则推荐继续抗凝治疗。症状 性IDDVT的抗凝与急性近端DVT相同,建议进行3个月抗凝治疗。建议采用超声检查进行连续动态评估。
3.8 中心静脉导管相关性血栓的防治高龄卧床患者因疾病和营养支持常需留置中心静脉导管,但易伴发VTE,发生率为2%~67%。经外周静脉途径置入中心静脉导管亦常发生导管相关性上肢静脉、颈内静脉及右心房血栓形成甚至PE。不推荐对留置中心静脉导管的高龄患者常规进行预防性抗凝。明确诊断为导管相关性血栓患者不推荐常规拔除导管。若导管仍通畅且有必要继续使用可不必拔除,无论是肿瘤患者还是非肿瘤患者在无抗凝禁忌证时建议抗凝治疗3个月。必须拔除者,拔除前应充分抗凝,持续抗凝时间需充分考虑血栓位置、大小及拔除导管后发生栓塞和其他并发症的风险,抗凝时间建议为3~7d,拔除后继续抗凝3个月。如导管功能已丧失、位置异常及合并导管相关性血流感染则应给予拔除。
专家建议16:高龄患者留置中心静脉导管是VTE危险因素之一,不推荐常规预防性抗凝治疗。明确诊断为导管相关VTE者,不推荐常规拔除,保留导管期间需持续抗凝3个月,必须拔除前需充分抗凝3~7d,拔除后继续抗凝3个月。
3.9 骨科大手术合并VTE防治 骨科大手术高龄患者不断增加,术后卧床时间相对较长,VTE为术后常见并发症。骨科创伤患者发生DVT危险期始于受伤即刻,受伤后24h内即可表现出血栓形成倾向,伤后5d左右最明显,伤后14d开始下降。因此,无禁忌证时,应尽早采用药物和物理预防。创伤发生24h内用药优于延迟用药,出血风险则无明显增加。出血风险较高者,建议优先使用物理预防。DVT预防一般持续至伤后14d。当患者接受骨科大手术,如髋部骨折、全髋关节置换、全膝关节置换术等长期卧床情况时,需特别关注并采取有效预防措施,时间期限应延长至术后35d。
专家建议17:高龄老年骨科术后如无禁忌,应尽早采用药物或物理方法预防VTE,大手术患者预防期限应延长至术后35d。
4 动态持续监测
VTE防治整体过程中,应定期监测患者下肢情况,包括临床症状及基本体格检查如肢体疼痛、皮肤颜色、温度等,动态进行相关辅助检查如血管超声检查、血清 D-二聚体水平检测等。为有效规避出血事件发生,应在VTE防治过程中定期检测凝血相关实验室指标如凝血五项、血小板计数及功能等并动态进行出血风险评估。PT延长超过正常上限的1.5倍,或aPTT延长超过正常上限的1.5倍时,应考虑减少或暂停抗凝药物使用。若血小板计数<50×109/L,应考虑停用肝素类药物并根据个体化评估改用其他非肝素类抗凝或预防措施。对置入IVC患者进行定期影像学随访,以评估滤器位置和功能最大限度地减少VTE发生。
专家建议18:VTE防治期间,应动态监测患者临床表现及实验室指标监测,定期进行血管超声等辅助检查,动态调整防治方案。
供稿 内科医学部 朱莉 汤笑
选自 王海军,元钰鑫,司全金,等.高龄卧床高危静脉血栓栓塞症防治中国专家共识[J].中华老年心脑血管病杂志,2024,26(12):1381-1389.
审稿 朱贺变